Salute
Bypass senza bisturi: la cardiologia apre una nuova era
Grazie a una tecnica mini-invasiva basata su cateteri, i medici hanno risolto un’ostruzione coronarica altrimenti fatale, aprendo la strada a nuove possibilità terapeutiche.

Un intervento che fino a pochi anni fa sarebbe sembrato fantascienza segna ora un passaggio storico nella medicina cardiovascolare. Per la prima volta è stato eseguito un bypass aorto-coronarico senza ricorrere alla tradizionale apertura del torace, evitando sternotomia e chirurgia a cuore aperto. L’operazione, portata a termine con successo negli Stati Uniti, ha permesso di risolvere un’ostruzione potenzialmente letale dell’arteria coronaria sinistra mediante una procedura mini-invasiva.
A realizzare l’intervento è stata un’équipe congiunta del Centro cardiovascolare e valvolare strutturale dell’Università Emory di Atlanta e del National Heart, Lung and Blood Institute (NIH), in collaborazione con lo St. Francis Hospital and Heart Center di Roslyn. Il gruppo, coordinato dal professor Christopher G. Bruce, ha applicato una tecnica innovativa chiamata VECTOR, acronimo di ventriculo-coronary transcatheter outward navigation and re-entry.
Il paziente, un uomo di 67 anni con una storia clinica particolarmente complessa, era già stato sottoposto in passato a una sostituzione valvolare aortica transcatetere (TAVR). In rari casi, questa procedura può causare l’ostruzione delle coronarie, soprattutto quando si verifica un accumulo di calcio sulla bioprotesi valvolare. Nel suo caso, la posizione critica della valvola rispetto all’ostio della coronaria sinistra rendeva impossibile qualsiasi intervento chirurgico standard: un’operazione a cuore aperto avrebbe comportato un rischio elevatissimo di arresto del flusso sanguigno.
Tradizionalmente, il bypass aorto-coronarico viene eseguito tramite sternotomia mediana e può avvalersi o meno della circolazione extracorporea. Tuttavia, le condizioni generali del paziente — tra insufficienza cardiaca, insufficienza renale e precedenti interventi — escludevano del tutto questa possibilità. Da qui la scelta di percorrere una strada alternativa.
La tecnica VECTOR, già sperimentata in ambito veterinario, consente di raggiungere il cuore attraverso i vasi delle gambe utilizzando cateteri e fili guida. Una volta giunti in sede, gli operatori creano micro-accessi controllati attraverso le pareti cardiache e vascolari per aggirare l’ostruzione e ristabilire un flusso sanguigno efficace, realizzando di fatto un bypass “interno” senza incisioni esterne.
A sei mesi dall’intervento, il paziente non presenta più segni clinici di ischemia coronarica, confermando il pieno successo della procedura. I dettagli dell’operazione sono stati pubblicati sulla rivista scientifica Circulation: Cardiovascular Interventions, dove i ricercatori sottolineano come questa strategia possa offrire una nuova speranza a molti pazienti considerati non operabili.
Pur restando una tecnica complessa e non priva di rischi, VECTOR rappresenta un cambio di paradigma: non sostituirà nell’immediato la chirurgia tradizionale, ma potrebbe diventare un’opzione decisiva per quei casi estremi in cui, finora, le alternative terapeutiche erano semplicemente inesistenti.
INSTAGRAM.COM/LACITYMAG
Salute
Lo scorbuto non è sparito: il ritorno della malattia dei marinai tra diete estreme, social e intelligenza artificiale
Un caso diagnosticato all’ospedale Regina Margherita di Torino riporta l’attenzione su una patologia che sembrava confinata ai libri di storia. I pediatri lanciano l’allarme: aumentano i bambini con gravi carenze nutrizionali dovute a regimi alimentari troppo restrittivi e selettivi.

Per secoli è stato il terrore dei marinai impegnati in lunghi viaggi oceanici. Oggi, nell’epoca dei supermercati sempre riforniti e delle informazioni disponibili con un clic, lo scorbuto sembrava definitivamente scomparso. Eppure questa malattia causata dalla carenza di vitamina C sta tornando a fare capolino anche nei Paesi più sviluppati.
A riportarla al centro dell’attenzione è stato il caso di una bambina di 7 anni curata presso l’ospedale infantile Regina Margherita di Torino. La vicenda clinica è stata descritta da specialisti dell’ospedale e dell’Università di Torino in una pubblicazione scientifica internazionale, attirando l’attenzione della comunità medica.
Ma il punto più preoccupante è che non si tratterebbe di un episodio isolato. Secondo gli specialisti della pediatria e della nutrizione infantile, negli ultimi anni si osservano sempre più frequentemente deficit nutrizionali legati a diete estremamente selettive, soprattutto tra bambini e adolescenti.
Una malattia antica che ritorna
Lo scorbuto è provocato da una carenza prolungata di vitamina C, nutriente essenziale che il corpo umano non è in grado di produrre autonomamente. Questa vitamina svolge un ruolo fondamentale nella formazione del collagene, una proteina indispensabile per la salute di pelle, ossa, vasi sanguigni, cartilagini e gengive.
Quando la carenza diventa grave, l’organismo inizia a manifestare segnali evidenti: stanchezza persistente, dolori muscolari e articolari, sanguinamento delle gengive, fragilità capillare e difficoltà nei movimenti. Nei bambini possono comparire anche zoppia e dolore agli arti, sintomi che spesso portano inizialmente a sospettare altre patologie.
Proprio per la sua rarità, oggi lo scorbuto può essere difficile da riconoscere. Molti medici non si trovano quasi mai ad affrontarlo nel corso della loro carriera, e questo può ritardare la diagnosi.
Il ruolo delle diete troppo restrittive
Secondo gli specialisti della nutrizione pediatrica, la causa principale della ricomparsa dello scorbuto non è la mancanza di cibo, ma la qualità dell’alimentazione.
Alcuni bambini arrivano infatti a eliminare quasi completamente frutta e verdura dalla dieta, rinunciando alle principali fonti naturali di vitamina C. In altri casi si sviluppano forme di alimentazione estremamente selettiva, talvolta associate a condizioni del neurosviluppo come i disturbi dello spettro autistico.
A preoccupare gli esperti è anche la crescente diffusione di consigli nutrizionali reperiti online senza supervisione medica. Tra adolescenti e famiglie aumenta il ricorso a chatbot, influencer e piattaforme digitali per costruire regimi alimentari personalizzati che, se non controllati da professionisti, possono risultare sbilanciati.
Che cos’è l’Arfid
Tra i fenomeni osservati con maggiore attenzione dai pediatri c’è l’ARFID, acronimo di Avoidant/Restrictive Food Intake Disorder, ovvero il disturbo evitante-restrittivo dell’assunzione di cibo.
A differenza dell’anoressia nervosa, non nasce dal desiderio di perdere peso o da un’alterata percezione del proprio corpo. Chi ne soffre tende a evitare determinati alimenti per consistenza, odore, colore o paura di conseguenze negative legate al mangiare.
Nei casi più severi questa selettività può provocare carenze nutrizionali importanti, compresa quella di vitamina C.
La prevenzione parte dal piatto
Gli specialisti ricordano che prevenire lo scorbuto è relativamente semplice. Una dieta equilibrata che includa regolarmente frutta e verdura fresche fornisce normalmente quantità sufficienti di vitamina C.
Agrumi, kiwi, fragole, peperoni, broccoli e pomodori sono tra gli alimenti più ricchi di questo nutriente. Per i bambini con difficoltà alimentari persistenti è invece fondamentale rivolgersi tempestivamente al pediatra o a un centro specializzato.
Perché se è vero che lo scorbuto appartiene al passato, è altrettanto vero che può riapparire ogni volta che una corretta alimentazione viene trascurata.
Salute
Smartphone in bagno? L’abitudine “innocente” che può danneggiare la salute
Portare il telefono con sé al WC è diventato un rito quotidiano. Ma trattenersi più del necessario in quella posizione aumenta la pressione sulle vene della zona anale e può concorrere alla comparsa di disturbi come le emorroidi. Per gli esperti, la regola è semplice: meno schermo, più rapidità.

Ammettiamolo: il cellulare in bagno è ormai il nostro inseparabile compagno. Un messaggino, due scroll sui social, un video da finire… e quei pochi minuti si trasformano in una sosta molto più lunga del previsto. È un’abitudine comunissima, soprattutto nei Paesi occidentali, eppure non è esattamente un toccasana.
La posizione seduta sul water, spiegano i professionisti della salute – dai gastroenterologi ai fisioterapisti del pavimento pelvico – non è pensata per essere mantenuta a lungo. Quando ci intratteniamo oltre il necessario, magari distratti da notifiche e feed infiniti, si crea una pressione continua sulle vene situate all’interno e intorno all’ano. Questo può favorire l’insorgenza o l’aggravamento delle emorroidi, un disturbo molto diffuso, che colpisce uomini e donne di ogni età.
Gli specialisti ricordano che, da seduti sul WC, i muscoli del pavimento pelvico restano in tensione. Inoltre, la circolazione venosa della parte bassa del bacino può risultare meno fluida rispetto alla postura eretta. Il problema non nasce da un singolo episodio, ma dalla ripetizione quotidiana di questa abitudine: un “rituale digitale” che, prolungandosi negli anni, può trasformarsi in un fattore di rischio.
Non a caso, numerosi medici suggeriscono di limitare la permanenza in bagno allo stretto necessario: idealmente non più di pochi minuti. Non perché ci sia una soglia universale e definitiva, ma perché il tempo aggiuntivo spesso non serve a nulla. È la distrazione del telefono a farci restare ben oltre il momento in cui il nostro corpo ha già completato la sua funzione fisiologica.
Segnali da non trascurare
Se dopo essere andati in bagno compaiono sangue sulla carta igienica, dolore, sensazione di peso o piccoli rigonfiamenti percepibili al tatto, è importante non ignorare i sintomi e rivolgersi al proprio medico o a uno specialista. Le emorroidi, nella maggior parte dei casi, vengono gestite con trattamenti conservativi o cambiando alcune abitudini quotidiane. Evitare lunghe sedute sulla toilette, curare l’alimentazione e mantenere una corretta idratazione sono tra le misure più citate nella prevenzione.
Un’occasione per rallentare davvero
C’è poi un altro aspetto tutt’altro che secondario: il tempo. Restare incollati allo schermo mentre si è in bagno è… semplicemente una perdita di minuti che potremmo impiegare molto meglio. Gli esperti del benessere invitano a riflettere sull’opportunità di trasformare la sosta in bagno in un momento di autenticità: niente schermi, niente distrazioni. Un piccolo esercizio di attenzione al corpo e a ciò che ci chiede.
In fondo, la soluzione più semplice è anche la più salutare: lasciare lo smartphone fuori dalla porta e ricordarsi che la toilette non è una sala d’attesa digitale. Una volta completata la missione, alzarsi e tornare alle proprie attività. Un gesto banale che può fare la differenza nel lungo periodo.
Perché sì: meno tempo sul water significa più tempo di vita reale.
Salute
Caviglie gonfie: quando il ristagno non è solo un fastidio
Il gonfiore alle caviglie è un disturbo comune, soprattutto a fine giornata o con il caldo, ma in alcuni casi può essere il campanello d’allarme di problemi di salute più seri.
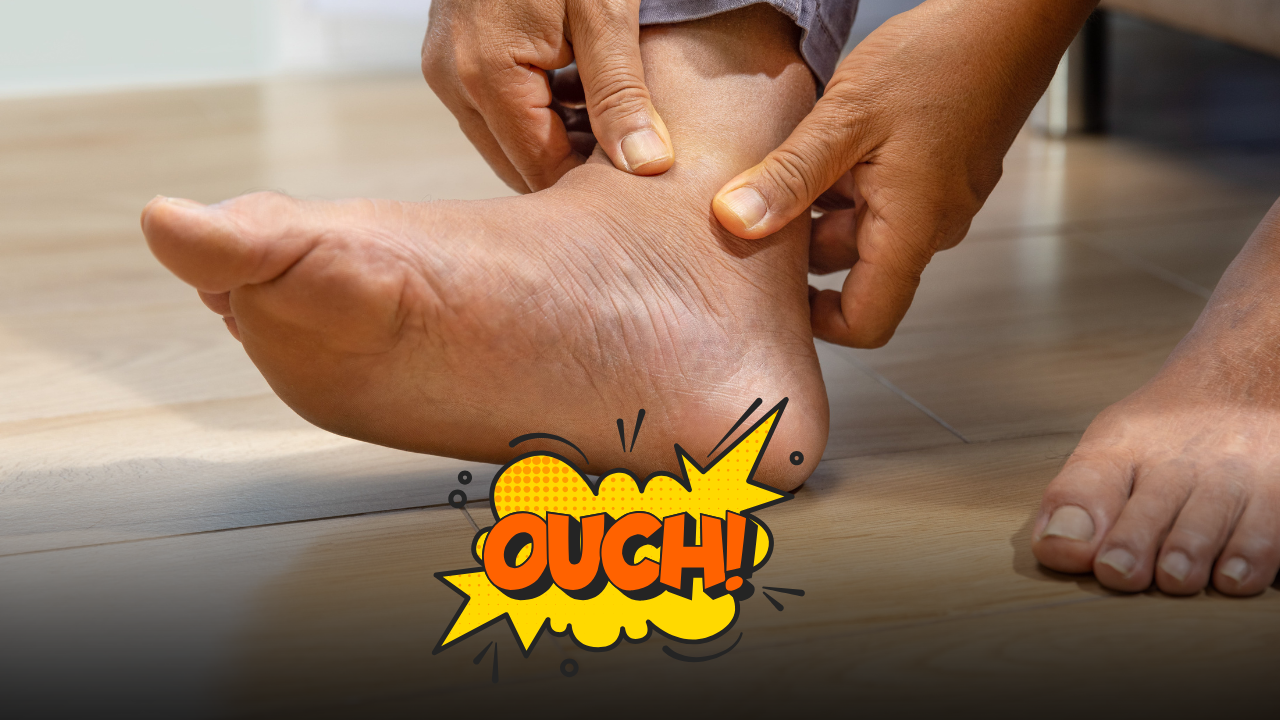
Le caviglie gonfie, in termini medici edema periferico, sono un problema diffuso che interessa persone di ogni età. Spesso si manifesta come un aumento di volume nella zona delle caviglie e dei piedi, accompagnato da una sensazione di pesantezza o tensione della pelle. Nella maggior parte dei casi si tratta di un disturbo benigno e transitorio, ma non sempre è così: comprenderne le cause è fondamentale per intervenire nel modo corretto.
Le cause più comuni
Il gonfiore alle caviglie è spesso legato a una cattiva circolazione venosa. Stare molte ore in piedi o seduti, soprattutto senza muoversi, favorisce il ristagno di liquidi negli arti inferiori. Anche il caldo intenso contribuisce alla dilatazione dei vasi sanguigni, rallentando il ritorno venoso. Tra le altre cause frequenti ci sono sovrappeso, sedentarietà, consumo eccessivo di sale e cambiamenti ormonali, come quelli che avvengono in gravidanza o durante il ciclo mestruale.
Quando il gonfiore segnala un problema
In alcuni casi le caviglie gonfie possono essere il sintomo di condizioni mediche più importanti. Malattie cardiache, insufficienza renale o epatica, disturbi della tiroide e patologie del sistema linfatico possono manifestarsi anche con edema agli arti inferiori. Un gonfiore improvviso, doloroso e localizzato a una sola gamba può invece indicare una trombosi venosa profonda, una situazione che richiede attenzione immediata. Anche alcuni farmaci, come antipertensivi, cortisonici o antinfiammatori, possono favorire la ritenzione idrica.
I rimedi quotidiani
Quando l’edema è lieve e legato allo stile di vita, alcuni accorgimenti possono aiutare a ridurlo. Muoversi regolarmente, anche con brevi passeggiate, stimola la circolazione. Sollevare le gambe per qualche minuto durante il riposo favorisce il deflusso dei liquidi. È utile limitare il consumo di sale, bere acqua a sufficienza e indossare calzature comode. In presenza di insufficienza venosa, le calze elastiche a compressione graduata possono essere un valido supporto, sempre su consiglio medico.
Attività fisica e benessere
L’esercizio fisico moderato, come camminare, nuotare o andare in bicicletta, migliora il tono muscolare e aiuta il ritorno venoso. Anche semplici esercizi di flessione ed estensione del piede, da eseguire durante il giorno, possono ridurre il gonfiore, soprattutto per chi lavora molte ore seduto.
Quando consultare il medico
È consigliabile rivolgersi a un professionista se il gonfiore persiste, peggiora nel tempo o è associato a dolore, arrossamento, febbre o difficoltà respiratorie. Un’accurata valutazione clinica permette di individuare la causa e impostare il trattamento più adeguato, evitando complicazioni.
Non ignorare i segnali del corpo
Le caviglie gonfie sono spesso un disturbo innocuo, ma il corpo parla anche attraverso piccoli segnali. Ascoltarli e intervenire tempestivamente è il modo migliore per prendersi cura della propria salute, partendo proprio dai piedi.
-

 Gossip2 anni fa
Gossip2 anni faElisabetta Canalis, che Sex bomb! è suo il primo topless del 2024 (GALLERY SENZA CENSURA!)
-

 Sex and La City2 anni fa
Sex and La City2 anni faDick Rating: che voto mi dai se te lo posto?
-

 Cronaca Nera2 anni fa
Cronaca Nera2 anni faBossetti è innocente? Ecco tutti i lati deboli dell’accusa
-

 Speciale Grande Fratello2 anni fa
Speciale Grande Fratello2 anni faHelena Prestes, chi è la concorrente vip del Grande Fratello? Età, carriera, vita privata e curiosità
-

 Gossip2 anni fa
Gossip2 anni faLa De Filippi beccata con lui: la strana coppia a cavallo si rilassa in vacanza
-

 Video1 anno fa
Video1 anno faVideo scandalo a Temptation Island Spagna: lei fa sesso con un tentatore, lui impazzisce in diretta
-

 Speciale Olimpiadi 20242 anni fa
Speciale Olimpiadi 20242 anni faFact checking su Imane Khelif, la pugile al centro delle polemiche. Davvero è trans?
-

 Speciale Grande Fratello2 anni fa
Speciale Grande Fratello2 anni faShaila del Grande Fratello: balzi da “Gatta” nei programmi Mediaset























